SUMARIO
Última actualización el 1 julio 2024 a las 11:33 am
La infección es una de las complicaciones más temida por cualquier cirujano de columna, ya que no solo pone en riesgo el resultado de la cirugía de espalda, si no que se pone en riesgo la salud de nuestros pacientes. Al tratarse de una complicación tan grave, es necesario extremar todos los cuidados para evitar que se produzca.
¿Qué es una infección post-quirúrgica?
Se denomina infección post-quirúrgica a aquella infección que aparece en los 30 primeros días tras la intervención. La infección de columna cursa con dolor, pérdida de apetito, fiebre y supuración de la herida.
Hay que distinguir la infección post-quirúrgica que ocurre en los 30 primeros días de la posibilidad de que una infección posterior, por ejemplo de garganta pase a la sangre y acabe Infectando la cirugía de columna previa.
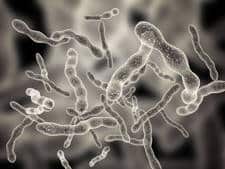
Las infecciones que se producen después de una cirugía de espalda pueden ser superficiales si afectan a la piel y a las capas más superficiales del tejido celular subcutáneo. Cuando la infección afecta a fascias y planos musculares estamos ante una infección profunda.
Factores predisponentes.
Hay muchos factores que pueden provocar un aumento de la tasa de infecciones en la espalda. Unos factores se puede decir que los pacientes los traen de casa, y otros son debidos al tipo de cirugía de espalda que realizamos.
Factores propios del paciente.
Edad. Por desgracia sobre este factor no podemos influir. Los pacientes mayores de 70 años tienen más riesgo de tener una infección. Parece ser que el riesgo de infección está más relacionado con las patologías asociadas que con la propia edad. Es decir, influye más el estado previo de salud que la edad propiamente dicha.
Enfermedades asociadas. La diabetes, la enfermedad obstructiva crónica, la enfermedad coronaria, enfermedades reumáticas favorecen que tengamos una infección tras cirugía de columna.
Diabetes. Ser diabético es un factor de riesgo para sufrir una infección tras una cirugía de columna. Los últimos estudios nos dicen que no es realmente el hecho de ser diabético lo que aumenta el riesgo de infección, si no tener unas glucemias mal controladas. Es muy importante mantener las cifras de glucosa ajustadas los meses antes de una intervención de columna.
Estado nutricional. Los pacientes que presentan anemia o síndromes nutricionales tienen más riesgo de tener una infección post-operatoria. Es muy importante tener los valores de albumina en sangre correctos. La hipoalbuminemia está relacionada con problemas en la cicatrización, lo que aumenta el riesgo de infección.
Tabaco. La nicotina favorece que no llegue la sangre adecuadamente a la zona de la espalda operada. Sin una aporte correcto de oxígeno y nutrientes aumenta la posibilidad de que se complique nuestra operación de espalda.
Obesidad. Los pacientes con un índice de masa corporal mayor de 35 tienen aumentado el riesgo de infección. También influye como se tenga distribuida la grasa corporal, también influye la distancia entre la piel y el hueso, cada milímetro de grasa subcutánea aumenta el riesgo de sufrir una infección un 6%.
Factores asociados a la intervención quirúrgica.
Duración de la cirugía. Cuanto más tiempo este en marcha una cirugía de espalda más posibilidades de sufrir una infección. Para minimizar el riesgo de infección es importante irrigar con suero la herida con frecuencia. También es importante usar profilaxis antibiótica y repetir una dosis de antibiótico a las 4h o cuando la pérdida de sangre sea superior a 1L.
Tipo de cirugía. Cuanto más agresiva es una intervención más riesgo de sufrir una infección post-quirúrgica.
- Discectomía. La discectomía es la técnica qurúrgica menos agresiva en cirugía de columna. La tasa de infección para esta intervención ronda el 1-2,5%. La aparición de la tecnología endoscópica para el tratamiento de las hernias discales ha supuesto prácticamente reducir al 0% el riesgo de infección.
- Artrodesis vertebral. La artrodesis o fusión vertebral (cuando se ponen tornillos) tiene una tasa de infección que ronda el 5%. El hecho de poner un material extraño como son los tornillos favorece el crecimiento de las bacterias, ya que la sangre no llega al tornillo y por tanto tampoco llegan nuestros mecanismos de defensa.
- Cirugía de la escoliosis. Aunque cuando operamos escoliosis también usamos tornillos, sin embargo se trata de una cirugía de gran envergadura, donde se puede perder bastante volumen de sangre y la cirugía dura muchas horas por lo que la tasa de infección sube al 10-11%
Trasfusiones sanguíneas. Se ha demostrado que el hecho de trasfundir a un paciente tras una intervención de espalda aumenta el riesgo de infección. La trasfusión provocaría una efecto inmunosupresor, es decir haría que nuestras defensas fuesen más débiles ante el ataque de las bacterias.
Infección urinaria. En las cirugías más largas es necesario sondar a los pacientes. EL hecho de estar sondado aumenta el riesgo de sufrir una infección de orina y esta puede contaminar la herida quirúrgica. Por otro lado el 30% de las mujeres sufren infecciones subclínicas (tenemos una infección de orina sin síntomas) por lo que es conveniente realizarse un análisis de orina si nos vamos a someter a una cirugía de espalda.
¿Cómo se diagnostica una infección tras cirugía de columna?
Para diagnosticar una infección postquirúrgica nos basaremos en el aspecto de la herida, en pruebas de imagen y en pruebas de laboratorio.
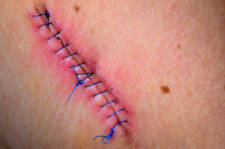
- Aspecto de la herida. Normalmente cuando tenemos una herida infectada la herida esta enrojecida con signos de inflamación, normalmente supura un líquido amarillo-marronaceo espeso. Suele ir acompañado de un olor fétido.
- Pruebas de laboratorio. Cuando tenemos una infección existen parámetros como la pcr, la vsg o la procalcitonina que van a estar anormalmente elevados.
- Pruebas de imagen. En infecciones agudas normalmente no son necesarias, pero en ocasiones la infección aparece años después de la cirugía, en estos casos una resonancia es útil porque puede advertirnos de la presencia de pus.
Tratamiento de las infecciones postquirúrgicas de columna.
El tratamiento más efectivo para evitar las infecciones de espalda es la prevención, controlas las glucemias, revisar el estado nutricional y si tenemos infección de orina son cosas relativamente sencillas que podemos hacer si nos vamos a someter a una cirugía.
Si por desgracia ya tenemos una infección establecida la primera línea de tratamiento son los antibióticos. Si no hemos utilizado tornillos normalmente suele ser suficiente y no es necesario realizar una limpieza quirúrgica.
En el caso de que la cirugía realizada sea una fusión vertebral o una escoliosis la detección precoz de la infección es fundamental. Una infección no controlada a tiempo puede hacer fracasar por completo el resultado de la cirugía. Por ello en estos casos debemos ser más agresivo y realizar una intervención quirúrgica de limpieza para lavar la herida y eliminar todo el tejido infectado. La tasa de fracaso de una cirugía con tornillos tras una infección es cercana al 25% y puede provocar que tengamos que retirar el material, curar la infección con antibióticos durante algunos meses y tener que rehacer la intervención de nuevo.
Las infecciones tras cirugía de columna son una de las batallas y motivo de preocupación para cualquier cirujano de columna. Para su prevención es preciso un control de la situación previa de los pacientes, unos protocolos de profilaxis en quirófano estrictos y unos mecanismos de detección precoz de la infección. Actuar a estos tres niveles permitirá reducir la tasa de infecciones postquirúrgicas de columna y evitar nuevas intervenciones y más sufrimiento a nuestros pacientes
¿Te ha resultado útil este artículo? Hazte fan de nuestra página de facebook podrás estar al día de nuestras publicaciones y ayudarnos a difundir el contenido de infoespalda.
BIBLIOGRAFÍA
- REDUCCIÓN DE INFECCIONES POR AUTOCONTAMINACIÓN EN CIRUGÍA DE COLUMNA
- Actualidades en infecciones vertebrales
- Surgical Site Infection in Spine Surgery: Who Is at Risk?
- Prolonged Operative Duration Increases Risk of Surgical Site Infections: A Systematic Review
- Risk factors for surgical site infection following lumbar spinal surgery: a meta-analysis






















Buenas tardes, mi madre fue operada de la L1,3,5, primero le hicieron una vertebroplastia porque tenia una fractura en vertebra no resulto el liquido se rego y la intervinieron por segunda vez con cirugía abierta limpiando el liquido operando una hernia de las 3 que tiene, despues de la operacion a presentado mucho dolor en la pierna y rodilla izquierda, dolores muy fuerte la pierda no la mueve y la tiene dormida. queria saber si es normal
Buenas noches. Normal no es. Deberías acudir a tu cirujano para que te explique que es lo que ha pasado o que complicación puede haber sucedido. Saludos.
Hola, a mi hermana la operaron de escoliosis hace 1 año, sigue teniendo incomodidades despues de la operacion, hace poco le hicieron un analisis y tiene infeccion, queria saber si se puede volver a operar (le dijieron que no), y como sería su vida (ya que escucho que le quedan pocos años de vida y no sabe si es verdad), gracias.
Hola.La infección complica el tratamiento, pero se puede volver a operar. Primero se quita el material. Se pone un corsé, se cura la infección con antibióticos y luego se vuelve a poner el material(se trata de cirugía muy compleja). En cuanto a que le quedan me os años de vida no entiendo por qué te han dicho eso.Saludos.
Hola mi hermana se operó de escoliosis hace 4 años, ella es parapléjica, los resultados han sido muy buenos, sin embargo últimamente presenta dolor en toda la espalda y se acompaña de decaimiento, es posible que tenga una infección o rechazo d las placas colocadas?
Buenas tardes. Para detectar una infección puede bastar con solicitar una analítica en la que se valore estos dos parámetros vsg y pcr.
El rechazo es infrecuente, me refiero a la alergia a metales.
Es más frecuente que molesten o que el dolor aparezca por la falta de tono muscular.
Saludos
Buenos días, gracias por la información científica de este artículo, he sido operada de Artrodesis hace 3 meses con complicaciones en fistula de la dura madre y salida de liquido cefalorraquídeo, lo cual me llevó a una segunda cirugía, posteriormente tuve un contagio de elicobacter en la zona de la herida lo cual me llevó a una tercera cirugía para la limpieza del área afectada, tome tratamiento antibiotico por 2 meses y medio, me noto muy hinchada la cara y ahora con unos dolores de cabeza tipo migraña, he asistido por urgencias después de un tac me dicen que todo está bien.
tengo dos preguntas:
1-es normal la inflamacion de la cara despues de tres meses?
2- podría tener una fuga de líquido cefalorraquídeo en la zona de la cirugía después de tres meses lo cual me este ocasionando los dolores de cabeza?
muchas gracias por su respuesta.un saludo
Buenos días, y gracias por compartir tu experiencia. Has pasado por un proceso postoperatorio complejo y exigente, y es completamente comprensible que tengas dudas y preocupación.
Intento responderte con claridad y orientación general, aunque lógicamente siempre será necesaria una valoración médica individual:
1. ¿Es normal la hinchazón facial después de tres meses?
No es habitual que, tres meses después de la cirugía, persista una hinchazón facial significativa. Algunas posibles causas a considerar pueden ser:
Efectos secundarios de la medicación (como los corticoides, que pueden causar “cara de luna llena”).
Retención de líquidos, a veces relacionada con el uso prolongado de ciertos fármacos.
Alguna afección sistémica o inflamatoria secundaria.
Si la inflamación es llamativa o va en aumento, sería recomendable realizar una valoración completa (análisis de sangre, revisión del tratamiento actual, etc.).
2. ¿Podría haber una fuga de líquido cefalorraquídeo a los tres meses?
Una fístula de líquido cefalorraquídeo (LCR) suele presentarse en los primeros días o semanas tras la cirugía. Pero aunque es menos frecuente, puede reaparecer más tarde, sobre todo si ha habido infecciones o múltiples intervenciones, como en tu caso.
Los síntomas típicos de una fístula de LCR incluyen:
Dolores de cabeza tipo ortostáticos (empeoran al estar de pie y mejoran al tumbarse).
Sensación de presión intracraneal baja.
A veces, salida de líquido claro por la herida o dolor persistente en la zona lumbar.
Un TAC puede descartar complicaciones óseas o infecciosas, pero para detectar una fuga de LCR puede ser necesario realizar una resonancia con contraste, o pruebas específicas como una cisternografía, si hay sospecha clínica.
En resumen:
La hinchazón facial no es esperable a los tres meses, y conviene revisar la medicación o el estado general.
El dolor de cabeza sí podría estar relacionado con una fuga de LCR, especialmente si coincide con cambios posturales o antecedentes de fístula.
Te recomendaría que, si los síntomas persisten, solicites una nueva valoración por parte de tu neurocirujano o el equipo que ha llevado tu caso, con posible derivación a neurología si hace falta.
Gracias por confiar en Infoespalda. Has pasado por mucho, y es muy positivo que estés atenta a tu recuperación. Mucho ánimo y no dudes en seguir consultándonos si lo necesitas.
Hola, me operaron el pasado miércoles de una hermia muy voluminosa L5-S1 , desde ayer que aún que vaya un poco regular al baño tengo la barriga completamente inchada como se estuviera en la fase final de un embarazo.
Es esto normal?
Gracias
Gracias por tu mensaje, y ante todo, deseo que tu recuperación tras la cirugía vaya bien en lo general.
Lo que comentas —hinchazón abdominal importante tras una operación de hernia lumbar L5-S1— puede ser relativamente frecuente en los primeros días por varias razones:
Movilidad reducida después de la cirugía, lo que enlentece el tránsito intestinal.
Uso de anestesia general, analgésicos o relajantes musculares, que pueden causar estreñimiento y acumulación de gases.
Alteración del patrón intestinal por cambios en la dieta, dolor o estrés postoperatorio.
Sin embargo, si la hinchazón es excesiva, si hay molestias intensas, náuseas, dificultad para comer, fiebre o ausencia total de evacuación, es importante que lo consultes con tu cirujano o con el equipo médico, ya que hay que descartar complicaciones digestivas o incluso efectos secundarios de la medicación.
Mientras tanto, te pueden ayudar algunas medidas:
Beber agua en pequeñas tomas frecuentes.
Iniciar movilización suave (caminar unos pasos, si te lo han indicado).
Tomar alimentos ligeros y ricos en fibra, si lo toleras.
Usar un laxante suave o simeticona, si el médico lo permite.
Desde Infoespalda te enviamos mucho ánimo en tu recuperación. Ante cualquier duda, consulta siempre con el equipo que te está haciendo el seguimiento.
Buenas Tardes, fui intervenido quirúrgicamente en oct 2024 con controles mensuales y buena evolución, en febrero marzo y abril comenzaron leves dolores en la zona lumbar izquierda irradiando pierna izquierda, lo cual se fue agudizando, realizaron un TAC en mayo y decidieron volver a operar para descomprimir la instrumentación que apretaban algunos nervios. Realizada esta intervención tubo dolor moderado que se fue agudizando en cita control post quirúrgico en mayo 2025, el dr ordena resonancia y deciden cirugía en la cual hayan cuagulo de sangre y lavan la instrumentación y se va a prueba la muestra de sangre. En hospitalización sale líquido de la cirugía hayan bacteria y deciden abrir nuevamente para lavar y colocar vac ( espumas absorbente) que con tratamiento de antibiótico ayudaría; sin embargo cuando abrieron hayaron perforación de membrana medular rcon pérdida de líquido cefalorraquídeo por lo cual lavaron, realizaron un punto den la membrana para encapsular el líquido ( no realizaron lo del vac). En hospitalización estuve con Antibiótico (2 tips de antibióticos) debo quedarme en posición prono por 3 días, luego pase a posición de lado cuando realizaba movimiento como ir al baño Dalia líquido por lo cual cerraron más la herida quirúrgica con un punto más. Seguí con antibiótico intravenosos y mejoro los resultados me dieron de alta con 13 días más de antibiótico oral en casa, además toma de Pregabalina2, acetaminfen 1 estás cada 8 horas, además carbamazepina 1 cada 12 horas y Doloran Ciclobenzaprina 1 a las 8 PM. Llevo 7 días en casa u hace dos días estoy presentando calambres y dolor lumbar en la realización de movimiento cambios de posición. Mi movilidad está muy impedida. Esta sería una alerta para acudir nuevamente? Mi control post quirúrgico lo tengo el 1 de Julio 2025. Tengo mucho miedo que tengan que volverme a operar. Una ayuda porfavor.
Buenas tardes,
Gracias por compartir tu experiencia con tanto detalle. Entendemos tu preocupación después de haber pasado por varias cirugías y complicaciones postoperatorias.
¿Qué es una durotomía?
La durotomía es una complicación quirúrgica en la que se produce una perforación de la duramadre, la membrana que recubre la médula espinal y contiene el líquido cefalorraquídeo. Esto puede causar salida de líquido durante o después de la cirugía, como ha ocurrido en tu caso.
Es una situación que requiere seguimiento médico muy estrecho, ya que puede asociarse a:
Dolor de cabeza al estar de pie.
Dolor lumbar persistente o que cambia de características.
Riesgo de infección, especialmente si ya ha habido bacterias en la herida.
Alteraciones neurológicas, como calambres, debilidad o dolor irradiado.
⚠️ ¿Debes acudir antes de tu control?
Aunque es habitual que persistan molestias tras una cirugía compleja, el hecho de que ahora presentes calambres, dolor lumbar al moverte y dificultad para la movilidad, sí puede justificar una nueva revisión médica antes del control programado.
Esto no significa necesariamente que vayas a requerir otra cirugía, pero sí es importante comprobar que la evolución es adecuada y no se ha producido una reaparición del líquido, inflamación o infección.
✅ Recomendación
Te aconsejamos que, si los síntomas empeoran, aparecen nuevos dolores irradiados, fiebre, rigidez marcada o cualquier signo fuera de lo habitual, acudas a tu médico o al servicio donde te han intervenido para una evaluación anticipada.
Desde Infoespalda podemos ayudarte a resolver dudas generales sobre este tipo de complicaciones y, si lo deseas, ponerte en contacto con profesionales especializados o gestionar una videoconsulta.
Te deseamos una pronta recuperación.
Un saludo muy cordial,
Equipo Infoespalda