SUMARIO
- 1 Depresión y dolor ¿están relacionados?
- 2 Los tipos de dolor y cómo diferenciarlos
- 3 Zonas cerebrales implicadas en la depresión y los dolores físicos
- 4 Neurotransmisores involucrados en el dolor y depresión
- 5 Depresión y dolor de espalda: Un ciclo continuo
- 6 Tratamiento del dolor de espalda en los pacientes con depresión
- 7 BIBLIOGRAFÍA
- 8 Autores
Última actualización el 1 julio 2024 a las 10:01 am
La salud mental y física están intrínsecamente relacionadas, y la depresión y el dolor de espalda son dos condiciones comunes que a menudo se entrelazan en un ciclo complejo. Se estima que entre el 30-50% de las personas con dolor crónico de espalda van a tener síntomas depresivos.
En este artículo, exploraremos cómo la depresión puede causar dolor y cómo el dolor de espalda puede llevar a la depresión. Para comprender mejor esta conexión, examinaremos el funcionamiento del dolor, las vías del dolor y las áreas cerebrales implicadas, así como los neurotransmisores que desempeñan un papel crucial en esta relación.
Depresión y dolor ¿están relacionados?
El dolor, según define la OMS, es una experiencia sensorial y emocional desagradable asociada a una lesión real o potencial o descrita en los términos de dicha lesión.
Como ves en la propia definición se habla del dolor como de una experiencia emocional, en la que en ocasiones no hay una lesión tisular concreta. El dolor va a producir alteraciones a distintos niveles cerebrales como son la corteza somatosensorial, la amígdala y el hipotálamo que son coincidentes con las áreas que se alteran cuando tenemos una depresión.
La OMS define la depresión como un trastorno mental frecuente, que se caracteriza por la presencia de tristeza, pérdida de interés o placer, sentimientos de culpa o falta de autoestima, trastornos del sueño o del apetito, sensación de cansancio y falta de concentración.
Los tipos de dolor y cómo diferenciarlos
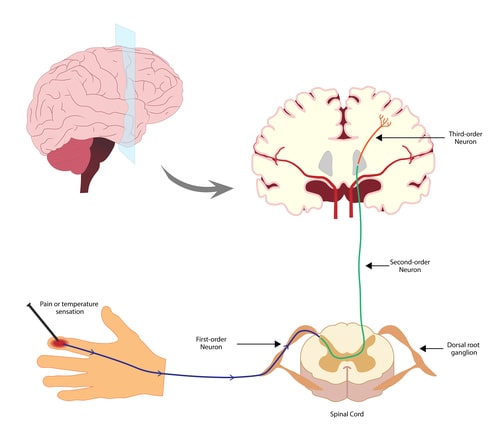
Existen dos vías principales del dolor: la vía rápida y la vía lenta. La vía rápida transmite señales agudas y punzantes, mientras que la vía lenta lleva señales sordas y persistentes. Estas señales viajan desde la médula espinal hasta diferentes áreas cerebrales, incluyendo la corteza somatosensorial, que interpreta la intensidad y la ubicación del dolor, y la amígdala y el hipotálamo, que desempeñan un papel importante en la respuesta emocional al dolor.
Zonas cerebrales implicadas en la depresión y los dolores físicos
La depresión y el dolor de espalda comparten áreas cerebrales comunes. El sistema límbico, que regula las emociones, y la corteza prefrontal, involucrada en la toma de decisiones y el procesamiento emocional, son especialmente relevantes en esta relación. Además, el hipocampo, responsable de la memoria y el aprendizaje, también puede desempeñar un papel en la forma en que experimentamos el dolor y la depresión.
Se ha estudiado que pacientes que sufren dolor crónico severo tienen más posibilidades de sufrir depresión, que esta será más severa y difícil de tratar que aquellos pacientes que tienen depresión sin dolor y viceversa los pacientes con depresión sentirán un dolor más intenso y que responderá peor a la medicación que aquellos pacientes que tienen dolor sin síntomas de depresión
Neurotransmisores involucrados en el dolor y depresión
Un neurotransmisor es una sustancia química que se encuentra en el sistema nervioso y juega un papel fundamental en la transmisión de señales entre las células nerviosas, llamadas neuronas. Estas moléculas son responsables de transmitir información y permitir la comunicación entre las células nerviosas en el cerebro y otras partes del cuerpo.
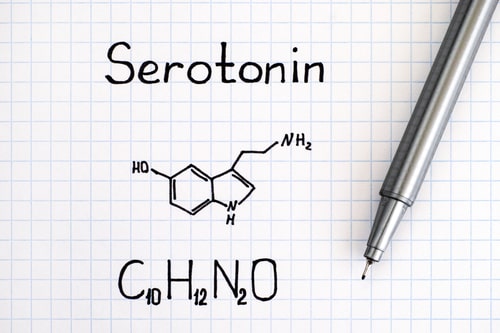
Los neurotransmisores, como la serotonina, la noradrenalina y la dopamina, desempeñan un papel crucial tanto en el dolor como en la depresión. La disminución de los niveles de serotonina en el cerebro se ha asociado con la depresión y la percepción del dolor. Además, la noradrenalina y la dopamina también pueden influir en la forma en que percibimos y respondemos al dolor.
Depresión y dolor de espalda: Un ciclo continuo
La depresión puede aumentar la sensibilidad al dolor, lo que puede intensificar la experiencia del dolor de espalda y dificultar su manejo. La pérdida de interés en las actividades diarias, la fatiga y el aislamiento social asociados con la depresión pueden contribuir a una disminución de la actividad física, lo que a su vez puede debilitar los músculos de la espalda y aumentar el riesgo de dolor crónico. Cuando perdemos tono muscular se produce un desacondicionamiento y nuestros músculos ya no son capaces de soportar los esfuerzos que realizamos cotidianamente y se produce el dolor
Por otro lado, el dolor de espalda crónico puede ser debilitante y limitar la capacidad de una persona para participar en una vida social activa. Un paciente con dolor de espalda crónico ve afectado su trabajo, su vida social y familiar lo que puede acarrear un estado depresivo.
Además, cómo hemos visto el dolor y la depresión provocan alteraciones muy similares a nivel cerebral y de neurotransmisores por lo que sufrir dolor o depresión puede acarrear que finalmente desarrollemos las dos patologías.
Tratamiento del dolor de espalda en los pacientes con depresión
Por un lado debemos tratar el dolor físico, Para ello disponemos de analgésicos, antiinflamatorios y opioides. En un segundo escalón estarían actuando las unidades del dolor con sus distintas infiltraciones, radiofrecuencias o neuroestimuladores. Para los casos más dramáticos y en los que esté indicado se podría contemplar la opción quirúrgica.
Estos tratamientos son los habituales que se utilizan en la práctica médica habitual.
Sin embargo en este post en el que hablamos de la relación entre dolor y depresión queremos detenernos en el efecto que tienen los antidepresivos tricíclicos como analgésicos
Antidepresivos para el tratamiento del dolor
Los antidepresivos tricíclicos (ATC) son un grupo de medicamentos que se utilizan comúnmente para tratar la depresión. Sin embargo, también han demostrado ser efectivos en el tratamiento del dolor crónico, incluso en ausencia de síntomas depresivos significativos. Esto sugiere que los efectos analgésicos de los ATC son independientes de su acción antidepresiva.
Los ATC ejercen su efecto analgésico al modular la transmisión y percepción del dolor en el sistema nervioso central. Estos medicamentos actúan inhibiendo la recaptación de neurotransmisores como la serotonina y la noradrenalina en las sinapsis neuronales, lo que aumenta su disponibilidad en el espacio sináptico y prolonga su acción. Además, los ATC también pueden bloquear los receptores de histamina y de algunos neurotransmisores relacionados con el dolor, como la sustancia P.
El aumento de la disponibilidad de serotonina y noradrenalina puede ayudar a modular la señalización del dolor y reducir la sensibilidad al mismo. Estos neurotransmisores están implicados en la modulación descendente del dolor, es decir, la capacidad del cerebro para inhibir la transmisión de las señales de dolor provenientes del cuerpo. Al mejorar esta modulación descendente, los ATC pueden disminuir la intensidad y la percepción del dolor crónico.
Es importante destacar que los ATC no son la primera opción de tratamiento para el dolor crónico, ya que existen otros medicamentos más específicos para esta indicación. Sin embargo, en ciertos casos donde otros enfoques terapéuticos han sido insuficientes, los ATC pueden ser considerados como una opción viable debido a su efecto analgésico independiente de su acción antidepresiva.
Tratamiento emocional del dolor y la depresión
Por supuesto únicamente el tratamiento médico no es suficiente para tratar de aliviar a los pacientes que sufren dolor y depresión, es necesario actuar a nivel psicológico y emocional.
En el caso del dolor crónico de espalda y la depresión, el tratamiento psicológico desempeña un papel fundamental por varias razones:
- Evaluación y diagnóstico adecuados: Los psicólogos clínicos especializados en el manejo del dolor y la salud mental pueden realizar una evaluación minuciosa de los síntomas del paciente, identificar la presencia de depresión y evaluar el impacto emocional del dolor crónico en su calidad de vida.
- Abordaje integral del paciente: La depresión puede aumentar la percepción del dolor y dificultar el manejo efectivo del mismo. Al trabajar en conjunto con otros profesionales de la salud en unidades multidisciplinarias, los psicólogos pueden colaborar en el diseño de un plan de tratamiento integral que aborde tanto el dolor físico como los aspectos emocionales y mentales relacionados con la depresión.
- Terapia psicológica especializada: La terapia psicológica, como la terapia cognitivo-conductual (TCC), puede ser altamente beneficiosa para los pacientes con dolor crónico de espalda y depresión. La TCC puede ayudar a identificar y cambiar los pensamientos negativos y los patrones de comportamiento asociados con el dolor y la depresión, fomentando estrategias de afrontamiento más saludables y una mejora en la calidad de vida.
- Manejo del estrés y la ansiedad: El dolor crónico y la depresión pueden generar altos niveles de estrés y ansiedad. Los psicólogos pueden enseñar técnicas de relajación, como la respiración profunda y la atención plena, así como estrategias de manejo del estrés que ayuden al paciente a reducir la ansiedad y mejorar su bienestar emocional.
- Apoyo emocional y fortalecimiento de la resiliencia: El tratamiento psicológico proporciona un espacio seguro para que los pacientes expresen sus emociones relacionadas con el dolor y la depresión. Además, se centra en el fortalecimiento de la resiliencia y el desarrollo de habilidades de afrontamiento efectivas para enfrentar los desafíos emocionales y físicos asociados con estas condiciones.
Unidades para el tratamiento del dolor crónico y la depresión
Como has podido leer en el artículo el tratamiento del dolor requiere que actúen distintos especialistas a distintos niveles. Para ello es necesario la creación de unidades multidisciplinares.
Estas unidades son equipos de atención médica que reúnen a profesionales de diferentes disciplinas, como médicos, fisioterapeutas, psicólogos y trabajadores sociales, con el objetivo de brindar una atención integral y personalizada al paciente.
Por desgracia estas unidades en nuestro país son escasas y los pacientes son tratados desde sólo un punto de vista en función del médico al que acuden, esperemos que poco a poco se asignen más recursos económicos para crear estas unidades ya que según el ministerio de sanidad el dolor crónico afecta a 8 millones de personas de las cuales el 30%-40% van a tener síntomas de depresión asociados.
BIBLIOGRAFÍA
- Effectiveness of Virtual Reality-Based Interventions for Managing Chronic Painon Pain Reduction, Anxiety, Depression and Mood: A Systematic Review.
- Lifestyle factors and psychological factors are associated with central painprocessing in service members with persistent low-back pain: A cross-sectional exploratory study.
- The Link between Depressionand Chronic Pain: Neural Mechanisms in the Brain.