Última actualización el 24 octubre 2025 a las 02:06 pm
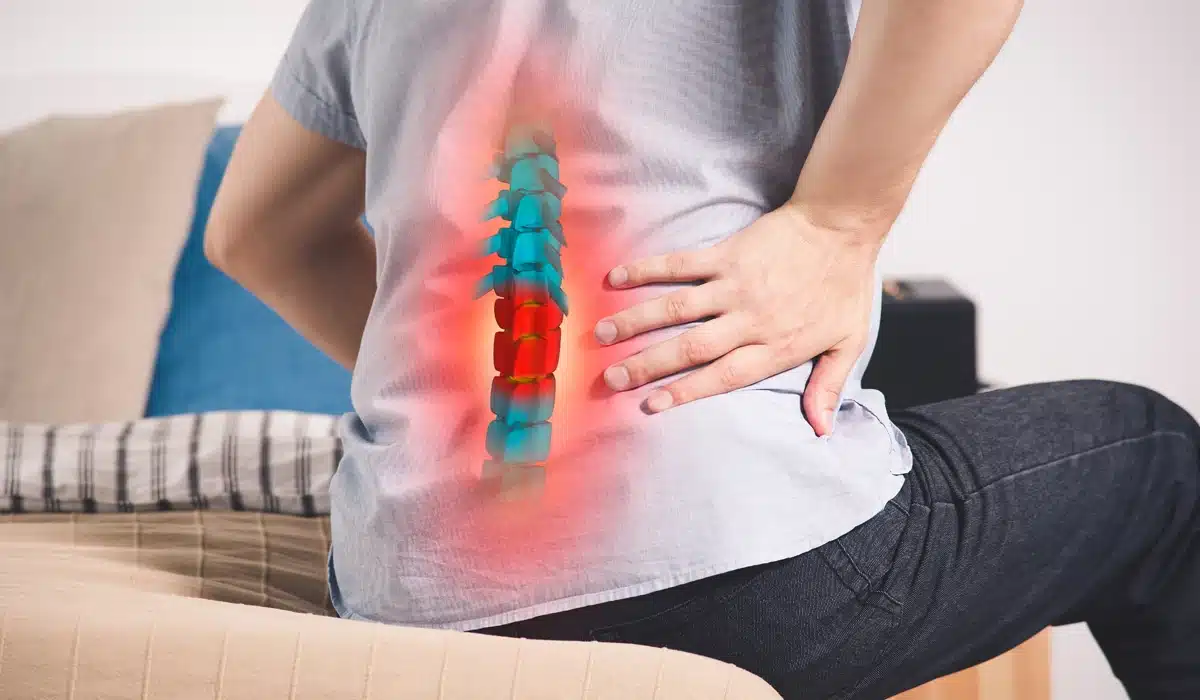
El aplastamiento vertebral es una fractura que reduce la altura de una vértebra, habitualmente causada por osteoporosis o traumatismos. Provoca dolor agudo, pérdida de estatura y curvatura dorsal. El diagnóstico se realiza con radiografía o resonancia, y el tratamiento puede ser conservador o quirúrgico (vertebroplastia o cifoplastia) según la gravedad y el dolor.

¿Quieres leer este artículo en cualquier momento? Te enviamos este artículo a tu email en formato PDF. Siempre contigo, compromiso Infoespalda.

¿QUÉ ES UN APLASTAMIENTO VERTEBRAL?
El aplastamiento vertebral, también conocido como fractura por compresión, consiste en la pérdida de altura de la parte anterior de una vértebra respecto a la posterior (≥20%).
- Leve: pérdida de altura del 20-25%
- Moderado: 25-40%
- Severo: más del 40%
Es una lesión frecuente en personas con osteoporosis, aunque también puede deberse a metástasis óseas u otros factores que debilitan el hueso.
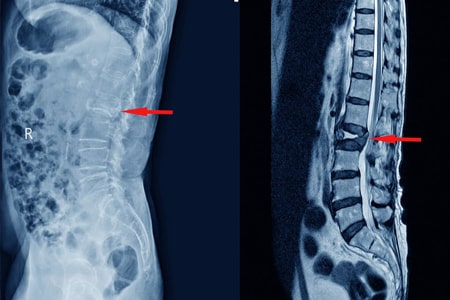

SÍNTOMAS DE UN APLASTAMIENTO VERTEBRAL
Los síntomas varían según la gravedad, pero los más frecuentes son:
- Dolor agudo en la espalda
- Pérdida de altura corporal
- Cambio en la postura (cifosis)
- Fatiga muscular y debilidad
- Alteraciones sensoriales y de equilibrio
- Dificultad respiratoria en casos graves
- Problemas intestinales o urinarios (cuando hay afectación neurológica)
Tener varios aplastamientos incrementa la curvatura dorsal (cifosis), lo que sobrecarga la musculatura y empeora el dolor.

DIAGNÓSTICO
-
Radiografía Con una simple radiografía basta para apreciar un aplastamiento vertebral, la radiografía tiene como limitación que no permite distinguir entre un aplastamiento reciente de un aplastamiento crónico.
-
TAC El Tac nos permite analizar el aplastamiento vertebral con más detalle. Con un Tac podemos ver si el muro posterior de la vértebra está afectado, si el aplastamiento es central o lateral o si hay fenómeno de vacío (aire en el interior de la vértebra).
-
Resonancia magnética La resonancia es la mejor prueba para valorar si una fractura es aguda o ya está curada. También nos ayuda a saber si fracturas antiguas continúan con edema lo que es indicativo de que aún pueden ser dolorosas y por tanto serían susceptibles de ser tratadas.
-
Densitometría La densitometría nos permite medir la calidad del hueso y por tanto conocer las posibilidad de que se produzcan nuevos aplastamientos vertebrales.
Si quieres un diagnóstico preciso, pregúnta a nuestros profesionales
Estaremos encantados de ayudarte
Si quieres un diagnóstico preciso, pregúnta a nuestros profesionales
Estaremos encantados de ayudarte

TRATAMIENTO APLASTAMIENTO VERTEBRAL
TRATAMIENTO MÉDICO Y PREVENTIVO
-
Prevención de la osteoporosis. El mejor tratamiento es no tener aplastamientos, por eso es muy importante tratar la osteoporosis. Has de saber que el factor de riesgo más importante para tener un aplastamiento vertebral es haber tenido un aplastamiento previo.
-
Medicación. Existen multitud de tratamientos que pueden ayudar a mejorar la calidad de nuestro hueso. La medicación que nos ayuda a combatir la osteoporosis puede dividirse en aquella que detiene el proceso de reabsorción del hueso, en la que se incluyen los distintos bifosfonatos y aquella medicación que es capaz de generar hueso como es la PTH y sus biosimilares.
-
Vitamina D y calcio. La vitamina D regula el metabolismo del calcio. La vitamina D la obtenemos de la dieta o de la transformación del dihidrocolesterol en vitamina D gracias a la acción de la luz ultravioleta, de ahí que es básico para el buen funcionamiento del metabolismo del calcio el tomar el sol. El déficit de vitamina D afecta al 70-90% de las personas mayores de 65 años, por eso últimamente se está haciendo mucho hincapié en medir los valores de vitamina D

TRATAMIENTO QUIRÚRGICO
VERTEBROPLASTIA
La vertebroplastia consiste en poner cemento u otras sustancias dentro de la vértebra para que esta no siga aplastándose. La vertebroplastia es una técnica mínimamente invasiva que se realiza con una incisión menor de 1 cm que puede realizarse con anestesia local y sedación.
La vertebroplastia está indicada para tratar aquellos aplastamientos vertebrales que son dolorosos después de 8 semanas.
La vertebroplastia mejora el dolor porque por un lado endurece la vértebral, pero también tienen un efecto tóxico sobre las terminaciones nerviosas inutulizandolas de manera que no transmiten el dolor. También parece que el calor que produce el cemento al endurecerse afectaría a las fibras nerviosas que transmiten el dolor.
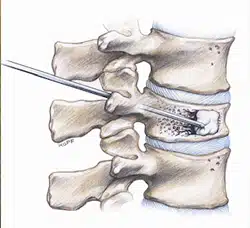
CIFOPLASTIA
La cifoplastia es similar a la vertebroplastia, también en esta técnica vamos a introducir cemento, pero antes de hacerlo hincharemos un balón en el interior de la vértebra para dejar espacio al cemento. Al hinchar el balón conseguimos compactar el hueso y recuperar la altura de la vértebra.
ELASTOPLASTIA
La elestoplastia es una técnica mínimamente invasiva similar a la cifoplastia. La diferencia principal es que en lugar de introducir cemento en la vértebra introducimos una biosilicona. Uno de los problemas de las técnicas que usan cemento es que la vértebra es demasiado rígida lo que aumenta el riesgo que las vértebras vecinas que siguen siendo frágiles se rompan. La elastoplastia trata de evitar este problema ya que la biosilicona es más flexible.
FUSIÓN VERTEBRAL
En los casos más extremos en los que la vértebra esta tan aplastada que no permite realizar una técnica mínimamente invasiva está indicado realizar una fusión vertebral, incluso en ocasiones hay que quitar la vértebra y sustituirla por mallas que se rellenan de hueso.
Infoespalda, donde la salud de tu espalda es nuestra prioridad

TIEMPO RECUPERACIÓN APLASTAMIENTO VERTEBRAL
- Tratamiento conservador: 8-12 semanas. El dolor suele ser más intenso durante las primeras 4-5 semanas.
- Vertebroplastia/cifoplastia: recuperación casi inmediata, con alivio rápido del dolor.
- Fusión vertebral: recuperación más lenta, entre 3-6 meses.
Aunque muchas personas se recuperan completamente, algunos pacientes pueden presentar dolor crónico, pérdida de movilidad o cambios posturales que requieren seguimiento médico.
AUTOR: DR JOSE LIZÓN


¿Qué causa un aplastamiento vertebral?
La causa más frecuente es la osteoporosis, aunque también puede deberse a caídas, metástasis óseas o traumatismos en huesos debilitados.
¿Cómo se trata un aplastamiento vertebral leve?
Se trata con reposo relativo, analgésicos, corsé ortopédico y tratamiento para fortalecer el hueso; la recuperación suele lograrse en 8–12 semanas.
¿Qué diferencia hay entre vertebroplastia y cifoplastia?
Ambas son técnicas mínimamente invasivas; en la cifoplastia se introduce un balón antes del cemento para recuperar parte de la altura vertebral.
¿Cuándo acudir al médico por un aplastamiento vertebral?
Si hay dolor intenso tras una caída, pérdida rápida de altura, deformidad o síntomas neurológicos como entumecimiento o dificultad para caminar.
Autores
-
Infoespalda es un portal que tiene el objetivo de servir como punto de encuentro entre profesionales capacitados y pacientes con dolencias de espalda, aportando un buscador de especialistas por área y proporcionando información contrastada y confiable a los usuarios, de forma, incluso, personalizada, a través preguntas online.
-
Médico traumatólogo experto en columna vertebral y técnicas mínimamente invasivas. Especialista en cirugía mínimamente invasiva de columna desde 2017. Responsable Unidad de Columna Denia desde 2015. Miembro de la SECOT (Sociedad Española de Cirugía Ortopédica y Traumatología). Nº de colegiado: 464619053
-
El Dr. Ricardo Casal Grau, Jefe de Equipo en CASAL DOTS y responsable de técnicas endoscópicas en SPINE MADRID, es Presidente de la Sociedad Española de Cirugía Percutánea y Endoscópica de Columna (SECPEC). Especializado en cirugía mínimamente invasiva de columna y endoscopia de columna vertebral, destaca en traumatología deportiva, danza y ballet. Reconocido nacional e internacionalmente, ha desarrollado técnicas innovadoras, como el procedimiento endoscópico Casal Dots, con resultados notables. Miembro de varias sociedades científicas, como SEMCTP, EFAS, AEA y AOSpine Europe, ha dedicado su carrera a la Cirugía de Columna y Miembro Inferior. Su experiencia en la Clínica DFK, SPINE MADRID, y colaboraciones en instituciones como el Instituto Traumatológico Eresma y el Hospital Traumatológico de Asepeyo, respaldan su liderazgo en el campo. Su formación integral se centra en la Cirugía de Columna y Miembro Inferior, siendo Licenciado en Medicina, especialista en Traumatología y Cirugía Ortopédica, e instructor internacional de técnicas endoscópicas en raquis. Número de colegiado: 28/2859546.
Puedes dejarnos un comentario en este post o ponerte directamente en contacto con nosotros, nuestros especialistas resolverán toda tus preguntas.
Advertencia
Todos los contenidos publicados en la web, blog y redes sociales de Infoespalda son de carácter informativo y en ningún caso deben considerarse un sustituto del diagnóstico y asesoramiento médico recibido. La información aquí contenida no deber usarse para el diagnóstico ni el tratamiento de ninguna patología. Si tiene algún síntoma o enfermedad acuda a un médico especialista o, en caso de urgencia, llame al teléfono de urgencias de su localidad. Los enlaces a otros sitios sólo tienen fin informativo, no significa que estén aprobados por Infoespalda. Para más información te recomendamos leer:
INFOESPALDA
NEWSLETTER
Suscríbete a nuestro boletín de noticias y recibe nuevos artículos y recursos sobre tu dolencia de espalda o cómo prevenir dolencias futuras.
























Hola Buenas tardes, mi nombre es Francisco y sufro un aplastamiento de la vertebra D12 en un 30% aprox. El incidente data de finales de agosto de 2024. He tenido 20 sesiones de fisioterapia: Magnetoterapia, corrientes e infrarrojos. La mejoría ha sido sustancial, pero en la zona lumbar cuando la apoyo me produce dolor irradiando en la zona calor. Cuando me levanto de la cama y he estado tumbado boca arriba me cuesta incorporarme y doblar la espalda para lavarme la cara.
Con esta sintomatología el médico traumatólogo me ha recomendado encementar esa zona.
¿Qué les parece? Pido consejo y que otras alternativas tengo. En la actualidad no estoy tomando ninguna medicación para el dolor.
Un saludo.
Hola Francisco,
Gracias por compartir tu caso. Por lo que describes, parece que todavía tienes molestias relacionadas con el aplastamiento vertebral de D12, a pesar de las sesiones de fisioterapia y la mejoría obtenida.
¿Qué se recomienda hacer ahora?
Antes de tomar una decisión sobre realizar un procedimiento como la cementación (vertebroplastia o cifoplastia), sería fundamental confirmar el estado actual de la vértebra afectada. Para ello:
• Lo más adecuado sería realizar una resonancia magnética que permita evaluar si aún persiste edema óseo en la zona.
• Si el edema sigue presente, eso indicaría que la fractura aún está activa o inflamada, y en ese caso, la cementación podría ser una buena opción para estabilizar la vértebra y mejorar los síntomas.
Sobre otras alternativas
Si el edema no está presente y la fractura ya está consolidada, las molestias podrían deberse a alteraciones mecánicas o musculares en la zona lumbar. En este caso, podrías beneficiarte de:
1. Fisioterapia dirigida para fortalecer la musculatura lumbar y estabilizadora.
2. Terapias específicas como el láser de alta intensidad o la diatermia, que ayudan a reducir molestias residuales.
Conclusión
Mi consejo es que solicites una resonancia magnética para valorar el estado actual de la vértebra D12. Si el edema persiste, la cementación puede ser una solución efectiva. Si no hay edema, el tratamiento debería enfocarse en rehabilitación y fortalecimiento muscular para aliviar el dolor y mejorar la funcionalidad.
Espero que esta información te sea útil. Si necesitas orientación adicional, no dudes en consultarnos.
en el 2020 sufri dos fracturas de las D4D3 al hacer un puente de glúteo, porque hasta los cuatro día no tuve dolor??
2022 con un tropiezo sin caída se me fracturó D.5y D6 y hasta los 6 días no tuve dolor porque me sucede esto???
el puente de glúteo es aconsejado con osteoporosis con fracturas??
Es posible que el retraso en la aparición del dolor tras tus fracturas se deba a varios factores. En algunos casos, el daño en las vértebras puede no generar dolor inmediato, sino que este aparece progresivamente debido a la inflamación, la reacción del sistema nervioso o la postura adoptada después de la lesión. También puede influir el umbral del dolor de cada persona y la existencia de otras condiciones médicas que puedan enmascarar los síntomas en un primer momento.
En cuanto al puente de glúteo y la osteoporosis, hay que ser muy cuidadosos. Si ya has sufrido fracturas vertebrales por fragilidad ósea, este ejercicio puede suponer un riesgo elevado, especialmente si se realiza con carga o de forma brusca. En pacientes con osteoporosis y antecedentes de fracturas vertebrales, se recomienda un enfoque más controlado y seguro, con ejercicios adaptados y supervisados por un profesional.
Para una mejor orientación, lo ideal es contar con la evaluación de un especialista en rehabilitación o fisioterapia especializado en osteoporosis, que pueda recomendarte ejercicios seguros y fortalecer tu musculatura sin comprometer la salud de tu columna.
Si necesitas contactar con un profesional, puedes buscar especialistas en nuestra web:
Directorio de profesionales en Infoespalda
hola mi familiar de 84 años tiene fractura en la columna lumbar en la vértebra L4 y L5 quisiera saber si aparte de la ciploflastia hay alguna opción de regeneración con medicamento ya q la operación que nos indican es demaciado costosa
En casos de fracturas vertebrales en personas mayores, como tu familiar de 84 años, el tratamiento depende de la gravedad de la fractura, los síntomas y el estado general de salud. Además de la cifoplastia o vertebroplastia, existen otras opciones de tratamiento:
Opciones de tratamiento conservador:
1. Corsé ortopédico: Ayuda a estabilizar la columna y reducir el dolor, aunque su uso prolongado puede debilitar la musculatura. Se recomienda su uso bajo supervisión médica.
2. Medicación para la osteoporosis: Es importante fortalecer los huesos con medicamentos como bifosfonatos (alendronato, risedronato, ácido zoledrónico) o denosumab, que ayudan a frenar la pérdida ósea y reducir el riesgo de nuevas fracturas.
3. Suplementos de calcio y vitamina D: Son esenciales para la salud ósea y deben tomarse bajo control médico.
4. Rehabilitación y fisioterapia: Ejercicios específicos pueden ayudar a mejorar la movilidad y reducir el dolor.
¿Es posible la regeneración ósea con medicamentos?
La regeneración ósea en adultos mayores es limitada, pero algunos tratamientos como teriparatida (hormona paratiroidea sintética) pueden estimular la formación de hueso nuevo y mejorar la calidad ósea. Sin embargo, debe ser indicada por un especialista y su uso es específico para ciertos casos.
¿Cuándo considerar la cifoplastia o vertebroplastia?
• Si el dolor es muy intenso y no mejora con tratamiento conservador.
• Si la fractura causa deformidad severa en la columna.
• Si hay riesgo de colapso progresivo de la vértebra.
En conclusión, si la cirugía no es una opción por su costo o por otros factores médicos, se pueden probar tratamientos conservadores, asegurándose de que se está manejando correctamente la osteoporosis para evitar futuras fracturas. Consultar con un especialista en columna y en metabolismo óseo es clave para definir el mejor enfoque terapéutico.
Ojalá y estuviera cerca. De Toledo
Gracias por tu mensaje. Aunque no estemos cerca físicamente de Toledo, sí podemos ayudarte a través de telemedicina. Gestionamos consultas online con especialistas en columna, donde podrás:
Explicar tus síntomas con tranquilidad.
Comentar tus pruebas (resonancia, electromiografía, etc.).
Recibir una orientación clara sobre el diagnóstico y los siguientes pasos.
Resolver tus dudas y valorar si necesitas más estudios o tratamiento específico.
Si deseas una videoconsulta médica, solo tienes que escribirnos a:
contacto@infoespalda.es
Y te ayudaremos a gestionarla de forma sencilla.
Un saludo muy cordial desde Infoespalda,
Equipo Infoespalda
http://www.infoespalda.es
tengo aplastamiento en vertebral ,
,6 y 11 recomiendan ejercicios físicos? cuales? gracias
Hola,
Cuando hay un aplastamiento vertebral (fractura por compresión), especialmente en D6 y D11 (zona dorsal media), es muy importante seguir un enfoque individualizado. El tratamiento suele combinar:
1. Tratamiento médico
Densitometría ósea: necesaria para valorar si hay osteoporosis o fragilidad ósea.
Vitamina D y calcio: suelen indicarse si hay déficit o riesgo óseo.
A veces también se prescriben medicamentos específicos para la osteoporosis (bifosfonatos, denosumab, teriparatida… según el caso).
♂️ 2. ¿Se recomiendan ejercicios físicos?
Sí, pero con supervisión médica y fisioterapéutica, especialmente en fases iniciales tras el aplastamiento.
✔️ Ejercicios recomendados (según fase y evolución):
Fase inicial (dolor activo o fractura reciente)
Reposo relativo (no encamamiento prolongado).
Ejercicios respiratorios y movilización suave en cama.
Caminar breves periodos varias veces al día.
Fase subaguda o estable (semanas después)
Ejercicios de fortalecimiento muy controlados del tronco (especialmente la musculatura paravertebral y abdominal profunda).
Ejercicios posturales para evitar la cifosis dorsal.
Estiramientos suaves de la parte posterior del tronco y caderas.
Ejercicios en agua (si el dolor lo permite) para descargar la columna.
En fases más avanzadas y estables
Ejercicios de fuerza con peso muy bajo y control postural estricto, bajo la guía de un fisioterapeuta.
Actividades como Pilates terapéutico o yoga suave, siempre adaptados.
⚠️ Evitar:
Flexiones del tronco hacia delante.
Cargas bruscas o torsiones.
Ejercicios de impacto.
Forzar rangos de movilidad en columna dorsal.
⚕️ Recomendación
Te aconsejamos que un especialista (traumatólogo o reumatólogo) evalúe el origen del aplastamiento y el estado del hueso con una densitometría. A partir de ahí, se puede diseñar un plan de ejercicios seguro y eficaz junto a un fisioterapeuta especializado.
Si lo deseas, desde Infoespalda podemos ayudarte a contactar con profesionales expertos o gestionar una videoconsulta.
Un saludo muy cordial,
Equipo Infoespalda
contacto@infoespalda.es
Me llamo Haydee, 72 años, sufrí caída hace 3 semanas y afecto T12 con aplastamiento. No siento mucho dolor y estoy con corsé a medida. Lo que mas me afectó fueron los medicamentos para el dolor, ahora tengo nauseas, dolor de cabeza y desgano total.He dejado de tomar medicinas. El dolor es bajo, tolerable.
Las pruebas ultimas son:
TEM: FRACTURA DE TIPO COMPRESIVA DE D12 QUE DEFORMA LA PLATAFORMA SUPERIOR, COLAPSA
PARCIALMENTE EL ASPECTO ANTEROMEDIAL ASIMISMO DEFORMA EL MURO POSTERIOR
COMPRIMIENDO EL SACO DURAL Y ESTENOSA LEVEMENTE EL CANAL.
OSTEOPENIA DIFUSA Y GENERALIZADA.
RX: HIPERCIFOSIS DORSAL E HIPERLORDOSIS LUMBAR.
ESPONDILOSIS DEGENERATIVA DORSAL Y LUMBAR.
SIGNOS DE FRACTURA COMPRESIVA QUE CONDICIONA COLAPSO, LEVE
RETROPULSIÓN, ESTRECHA EN FORMA LEVE EL CANAL RAQUÍDEO A ESTE NIVEL.
LEVE ROTOESCOLIOSIS LUMBAR DE CONVEXIDAD DERECHA.
Que consejos y/o tratamiento me darían ?
Hola Haydee Gracias por contar tu caso con tanto detalle. Entiendo tu preocupación después de la caída y la fractura en la columna.
Por lo que describes, tienes una fractura compresiva en T12 con cierto grado de deformidad y además osteopenia (pérdida de densidad ósea). La buena noticia es que comentas que el dolor es bajo y tolerable, lo cual es positivo.
Algunos puntos importantes que puedes tener en cuenta:
El corsé que te han indicado es fundamental, ya que ayuda a estabilizar la columna mientras la fractura consolida. Normalmente se usa durante unas semanas o meses, según lo que indique tu especialista.
El dolor en este tipo de fracturas suele mejorar con el tiempo, sobre todo si se mantiene reposo relativo, evitando esfuerzos y movimientos bruscos.
Los medicamentos para el dolor pueden tener efectos secundarios, como ya has notado. Si el dolor es soportable, no es obligatorio tomarlos siempre; lo ideal es hablar con tu médico para ajustar el tratamiento a lo mínimo necesario.
La osteopenia es importante porque aumenta el riesgo de nuevas fracturas. Vale la pena que tu médico valore un tratamiento específico para fortalecer los huesos (ejercicio adaptado, calcio, vitamina D y, si es necesario, medicación para la densidad ósea).
Más adelante, cuando el especialista lo indique, la rehabilitación suave y el ejercicio adaptado serán claves para recuperar fuerza y movilidad.
En InfoEspalda podemos ofrecerte información y orientación, pero recuerda que no sustituimos la consulta directa con tu médico, que es quien debe guiarte en los siguientes pasos.
Si quieres ampliar información, puedes hacerlo en el buscador de artículos de InfoEspalda:
https://www.infoespalda.es/articulos
Y también, en la Tienda Infoespalda
encontrarás productos naturales que pueden ayudarte a aliviar el dolor y cuidar tu bienestar durante la recuperación.
Mucho ánimo, Haydee: con los cuidados adecuados y un buen seguimiento médico, este tipo de fracturas suelen evolucionar favorablemente.
Hola buena tarde. Acudo a ustedes porque tengo una duda y un fisioterapeuta me dice una cosa y otro me dice otra. Tengo problemas de columna lumbar. Hiperlordosis lumbar con listesis posterior de L1 sobre L2, L2 sobre L3, L3 sobre L4 y listesis anterior de L4 sobre L5 grado 1
Escoliosos dorsolumbar de convexidad izquierda.
Amplitud disminuida de espacios intersomaticos de L2/L3, L4/L5 y L5/S1.
Cambios x espondilosis y artrosis facetaria generalizada.
Desnivel pélvico izquierdo leve.
Disminución en la desmineralización ósea.
Esto es a grandes rasgos lo que arrojó placa de rayos X?
En estos momentos sufro muchos calambres nocturnos y amanezco adolorida de las piernas y las pantorrillas.
Mi pregunta es: el problema con mis calambres lumbares es por consecuencia de esto que les mencionó? Tienen cura mis problema de salud?
Agradezco de antemano su atención. Gracias de todo corazón.
Respuesta InfoEspalda:
Hola Gracias por compartir tu caso con tanto detalle, entiendo perfectamente la confusión cuando recibes opiniones distintas de varios profesionales.
Los calambres nocturnos en las piernas pueden estar relacionados con problemas en la columna lumbar, sobre todo cuando hay cambios como los que describes (espondilolistesis, artrosis facetaria, disminución de espacios entre vértebras…). En estas situaciones, las raíces nerviosas pueden estar irritadas o comprimidas y eso se traduce en dolor, hormigueo o calambres.
Pero no siempre los calambres tienen un único origen. También pueden deberse a:
• Problemas circulatorios en las piernas.
• Alteraciones metabólicas (déficit de minerales como magnesio, calcio o potasio).
• Estenosis de canal lumbar, que es un estrechamiento que puede irritar los nervios y dar síntomas sobre todo de noche o al caminar.
• Medicamentos que favorecen la aparición de calambres.
Respecto a si tiene “cura”: lo más realista es pensar en tratamientos que ayuden a mejorar la calidad de vida más que en una cura definitiva, porque los cambios degenerativos en la columna no se revierten, pero sí se pueden controlar los síntomas con ejercicio adaptado, fisioterapia adecuada, medicación y, en algunos casos, cirugía si está indicada.
En InfoEspalda podemos orientarte con información y claridad, pero recuerda que no sustituimos la consulta médica. Si tus calambres son muy intensos o empeoran, lo ideal es que un especialista valore la relación exacta entre la columna y tus síntomas.
Mientras tanto, puedes seguir aprendiendo sobre estas causas en el buscador de artículos de InfoEspalda:
https://www.infoespalda.es/articulos
Y también te recomendamos la Tienda Infoespalda, donde encontrarás productos naturales que pueden ayudarte a aliviar el dolor y complementar tu cuidado.
Mucho ánimo, con un buen enfoque y cuidados constantes es posible mejorar tu día a día.
buenas tardes, en qué dirección están en capital federal
InfoEspalda es un portal de información online sobre problemas de espalda, tratamientos, cuidados y recursos, no es un centro físico. No disponemos de una dirección en Capital Federal ni atendemos presencialmente allí.
Si necesitas consulta médica presencial, te recomendaría buscar especialistas en columna o unidades de dolor en tu zona (Buenos Aires / Capital Federal). Pero desde InfoEspalda sí puedes recibir orientación, información fiable y acceder a profesionales registrados para citas online.